INFORMATION CONCERNANT LA RECUPERATION RAPIDE APRES CHIRURGIE (RRAC)
Apprendre qu’une intervention chirurgicale soulagera vos douleurs et/ou atténuera votre incapacité peut être très réconfortant. Toutefois, cette nouvelle peut aussi occasionner des préoccupations, de l’anxiété, un sentiment d’impuissance, voire même retarder la récupération.
Vous préparer mentalement et physiquement pour une chirurgie est une étape importante pour assurer son succès, favoriser une récupération rapide, et ainsi éviter des séjours prolongés en centre de soins et les complications qui peuvent en découler.
L’idée est de préparer dès la phase préopératoire les conséquences de l’intervention et votre état de santé postopératoire, qu’il soit physique ou mental, par des actions concrètes et réfléchies à la fois par vous et le corps médical.
Il est en effet maintenant prouvé que l’information du patient en médecine est capitale car elle le fait participer à son traitement et permet d’espérer un meilleur devenir. Elle est par ailleurs devenue légale comme le souligne ces 2 extraits de la charte du patient hospitalisé (annexe à la circulaire ministérielle 95-22 relative aux droits des patients hospitalisés) :
« L’information donnée au patient doit être accessible et loyale. Le patient participe aux choix thérapeutiques qui le concernent »
« Un acte médical ne peut être pratiqué qu’avec le consentement libre et éclairé du patient »
Pour y parvenir, le praticien, doit, au cours de la consultation expliquer le problème médical dont souffre le patient ainsi que les modalités de son traitement.
Dans le domaine de la Chirurgie Orthopédique, le mieux pour répondre à ces exigences est de suivre les recommandations de la So.F.C.O.T. (Société Française de Chirurgie Orthopédique et Traumatologique) en tentant de répondre aux 10 questions suivantes :
- Qu’est-ce que la pathologie en cause ?
- Comment se présente la pathologie en cause?
- Comment évaluer l’état du corps concerné par la pathologie en cause?
- Quels sont les différents traitements proposés, qu’ils soient médicaux ou chirurgicaux ?
- Quels sont les différents types d’intervention ?
- Comment va se dérouler l’intervention proposée ?
- Quels sont les bénéfices que l’on peut attendre de l’intervention ?
- Quelles sont les complications les plus fréquentes ?
- Y a-t-il un risque d’échec ? Quelles sont les précautions pour l’éviter ?
- Quelles sont les précautions et la surveillance nécessaires en post-opératoire ?
Qu’est-ce que la Récupération Rapide Après Chirurgie ?
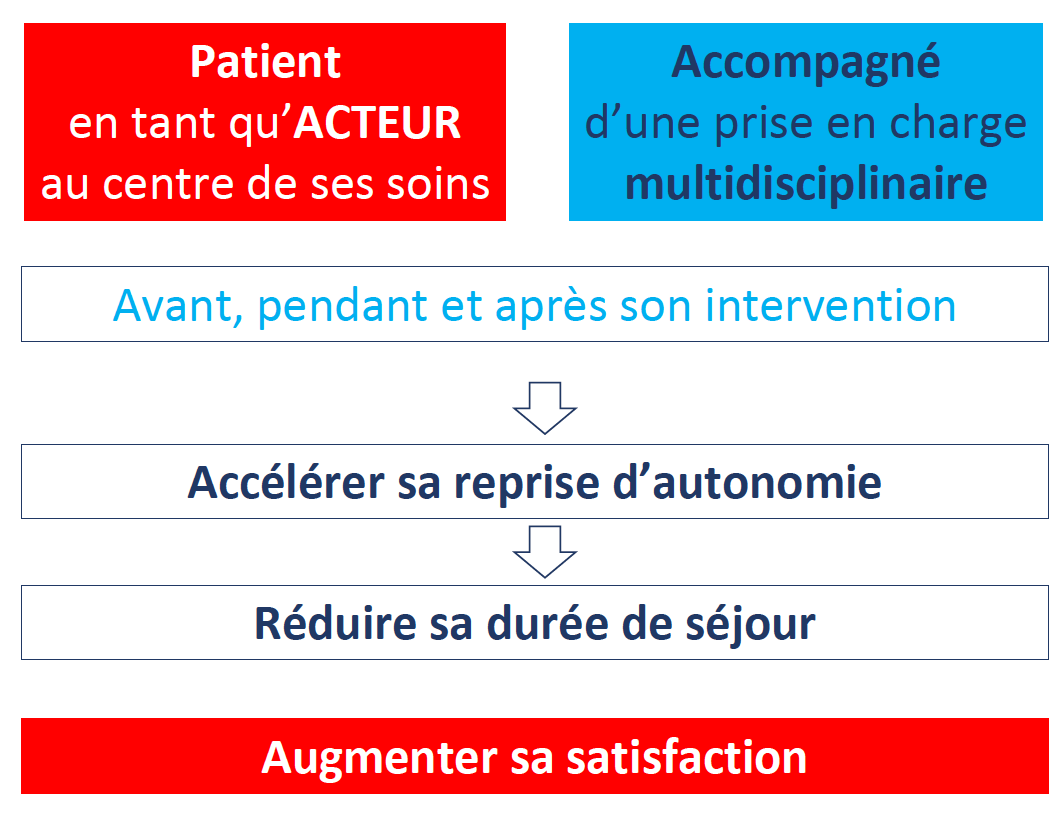
C’est un mode de prise en charge innovant plaçant le patient au centre de toutes les décisions et prises en charge médicales.
A l’origine inventé dans les années 1990 dans les pays nordiques en chirurgie digestive, c’est un nouveau concept, applicable à tout type de chirurgie, qui vise à une récupération plus rapide des capacités fonctionnelles après une intervention chirurgicale orthopédique, avec comme objectif un retour plus rapide dans l’environnement familial et aux activités quotidiennes habituelles, en ce en toute sécurité.
Cet objectif nécessite l’établissement de « chemins cliniques », c’est à dire d’une progression pas à pas, le patient validant des objectifs médicaux précis en fonction du type d’intervention, lui permettant une sortie plus rapide du centre chirurgical. Au maximum, le patient n’y dort plus et la chirurgie s’effectue en ambulatoire.
Quels sont les grands principes de la Récupération Rapide Après Chirurgie ?
Ils sont au nombre de cinq :
1. Préparer dès la phase préopératoire la convalescence et les suites post opératoires de l’intervention prévue
par une information détaillée (verbale par votre chirurgien, fiches patient, support internet, déroulé des différentes étapes de la récupération, cas témoin, réunions préopératoires etc…).
par la visite des personnels paramédicaux avant l’intervention (kinésithérapeute qui vous prendra en charge, infirmière référente du parcours de soins, ergothérapeute pour aménager le domicile au retour, voire bilan fonctionnel préopératoire en hôpital de jour dans le centre de rééducation prévu après l’intervention).
par la préparation dès la consultation préopératoire de tous les besoins post opératoires (ordonnances, centre de convalescence, besoins spécifiques à domicile, etc…).
par une mise en condition du patient avant l’intervention (préparation mentale, maintien de l’exercice physique et musculaire, stabilisation d’un traitement médicamenteux éventuel, sevrage tabagique etc…).
2. Centrer le patient au cœur de la démarche et assurer autour de lui une dynamique d’équipe pour sécuriser et affronter les différentes étapes du parcours de soins :
Tous les professionnels du parcours de soins sont impliqués dans la démarche et mettent en commun leurs connaissances ce qui permet d’améliorer la prise en charge et de réduire les risques potentiels liés à l’intervention chirurgicale.
Cette évaluation systématique de chaque étape du parcours, « tranversale », permet la validation d’étapes de façon continue et donc une sortie plus rapide une fois que des prérequis sont obtenus (pas de fièvre, pas de douleur, pas d’encombrement respiratoire, reprise de l’alimentation et du transit, cicatrisation de la plaie satisfaisante, objectifs de rééducation atteints).
Le patient devient ainsi acteur de sa guérison. Il connaît chacune des étapes de son parcours ainsi que les critères qu’il devra atteindre avant de pouvoir rentrer chez lui, en toute sécurité. Par ailleurs, bien informé, il connaît parfaitement ce qu’il peut ou ne pas faire une fois rentré chez lui et sait également ce qui doit l’inquiéter ou non.
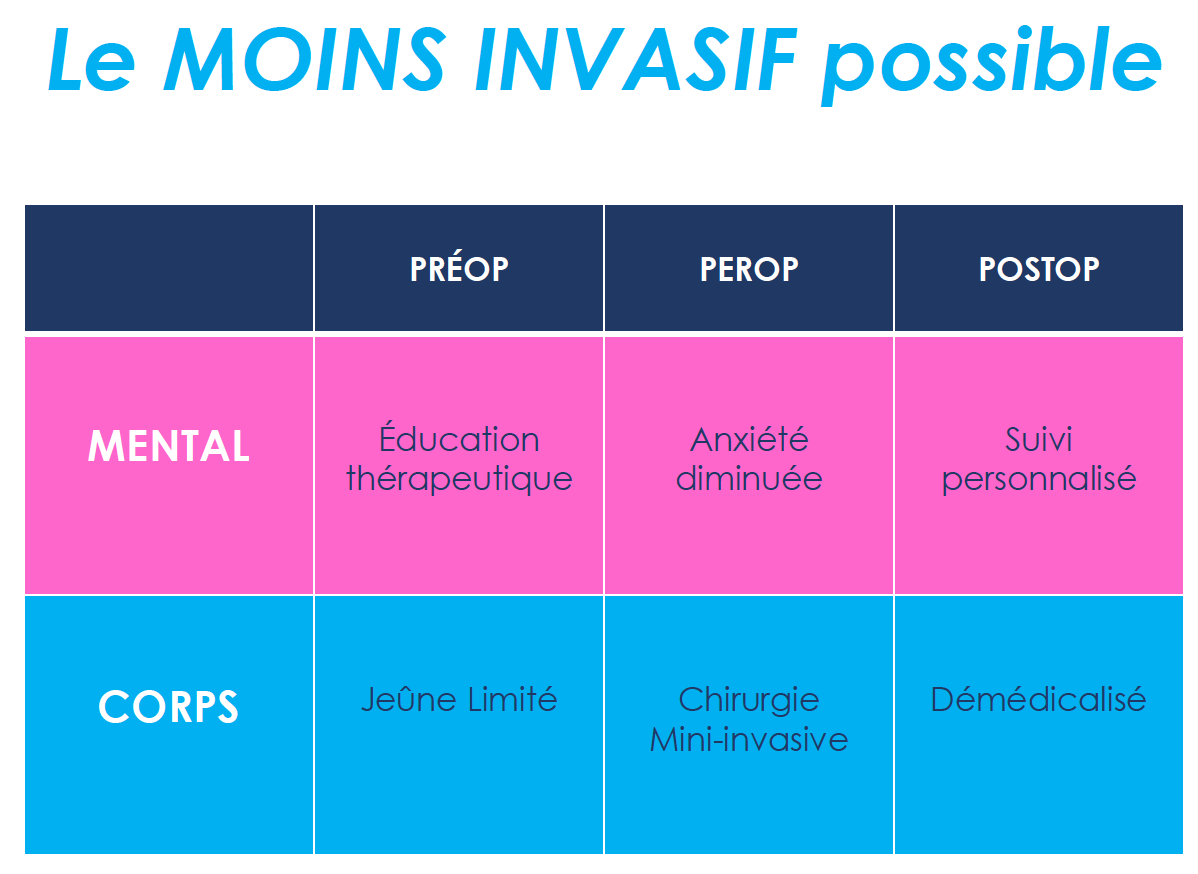
3. Moduler et adapter l’alimentation avant et après l’intervention, sans recourir au jeûne systématique
La RRAC privilégie le jeûne moderne (alimentation solide jusqu’à 6 heures et boissons non gazeuses jusqu’à 2 heures avant l’intervention. Cela permet de mieux lutter et résister au stress provoqué par l’opération. L’immunité est renforcée, le patient mieux armé pour lutter contre les infections et la fatigue qu’un jeûne prolongé classique induit (le plus souvent dès la veille au soir…).
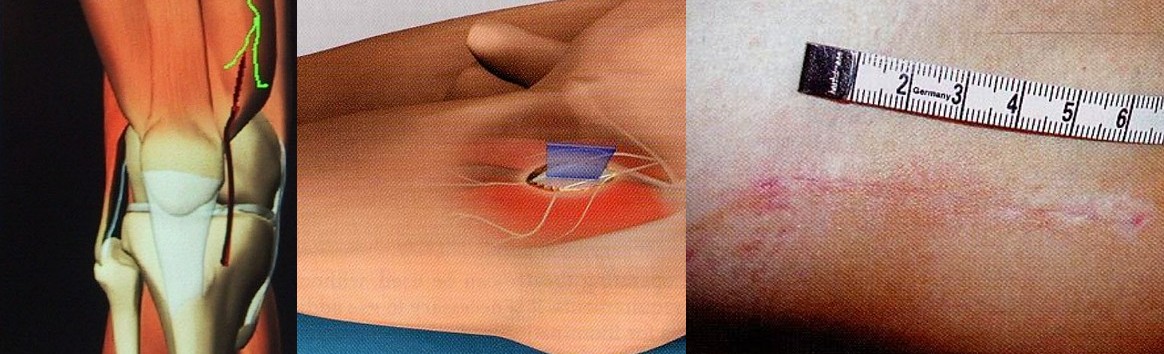
4. Utiliser des techniques opératoires modernes mini invasives
La RRAC privilégie les techniques chirurgicales mini invasives, arthroscopiques voire robotisées pour une agression moindre des tissus, un délabrement musculaire moins important, ce qui est le garant d’une récupération fonctionnelle optimum permettant dans le cadre de la chirurgie orthopédique une déambulation le jour même sans risques associées (fractures, luxations, chutes etc…). Dans ce cadre, l’utilisation de sondes et de drains est très rare, car elle est source d’infections.
5. Gérer la douleur avant, pendant et après l’intervention chirurgicale
La combinaison de plusieurs techniques (infiltration des tissus opérés, utilisation de blocs nerveux périphériques, association de molécules agissant sur les centres douloureux en évitant les dérivés de la morphine permettent, en complément de techniques chirurgicales moins agressives de réduire les doses administrées et les durées de traitement et surtout de diminuer les effets secondaires (nausées, vomissements, constipation etc..).
Sans douleur, le patient peut rapidement se lever et s’alimenter. La mobilisation précoce permet de réduire le risque de complications lié notamment à un alitement prolongé (phlébite, embolie pulmonaire, ennuis cutanés etc….).
Ultime évolution, la rééducation postopératoire, encadrée par un outil digital de follow up type montre connectée et application dédiée, permet de stimuler ou au contraire de freiner le travail du patient à distance de l’intervention, avec publications de synthèses régulières remises au chirurgien !
Quels en sont les bénéfices ?
Il a été prouvé que la mise en place de la RRAC diminue de manière importante le risque de complications postopératoires (jusqu’à 40% pour certaines interventions !). Il s’agit d’une prise en charge plus sûre que l’hospitalisation traditionnelle dont les travers sont représentés par une hospitalisation la veille, un jeûne prolongé, une prémédication trop importante, des techniques opératoires prolongées, une mauvaise gestion de la douleur, l’utilisation prolongée de sondes ou de drains, une verticalisation tardive etc…
Le patient retrouve plus rapidement son environnement familial, en toute sécurité, selon des critères médicaux prédéterminés et un suivi personnalisé. Il aura aussi moins de risque de contracter une infection nosocomiale ou infection liée aux soins (infection contractée à l’hôpital mais qui n’a aucun lien avec le problème pour lequel il a été admis).
On le comprend, la RRAC s’attache à réduire tous les dysfonctionnements physiologiques induits par la chirurgie, permettant ainsi au patient de retrouver plus vite ses capacités. Pour cela, la RRAC nécessite une information et une préparation spécifiques des patients, leur adhésion au programme (tous les patients ne sont pas éligibles).
Elle s’attache à réduire les effets secondaires induits par la chirurgie et/ou l’anesthésie (réduction de la douleur, de la sédation, des problèmes intestinaux ou urinaires…), permet une récupération postopératoire active avec une mobilisation précoce et un retour au domicile plus précoce.
Aujourd’hui la récupération rapide a largement fait la preuve de sa supériorité par rapport à la prise en charge classique. Elle peut être mise en place après une chirurgie digestive, orthopédique, urologique notamment et permet de réduire jusqu’à 50 % les complications post opératoires.
Elle est couramment pratiquée dans de nombreux pays Scandinaves et en Angleterre et se répand rapidement en France.









No Comments
Sorry, the comment form is closed at this time.